מהי מחלת הקרטוקונוס?
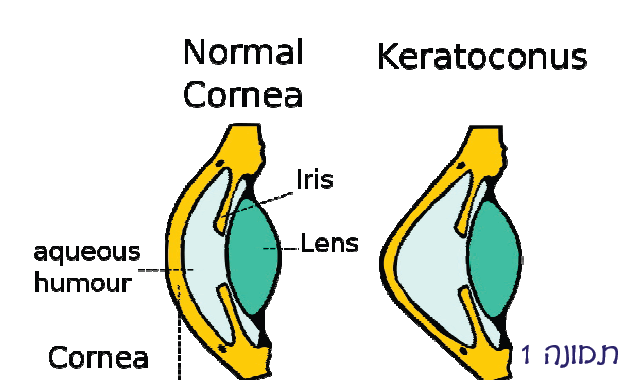
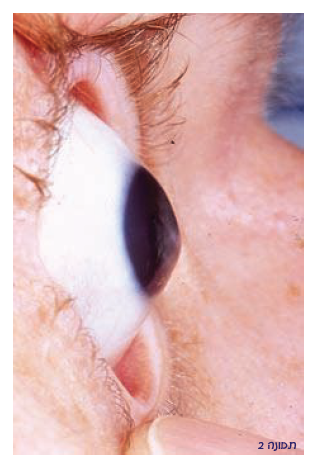
קרטוקונוס באה מהמילה היוונית Kerato = קרנית Conus = חרוט כלומר קרנית בצורת חרוט. מדובר במחלה ניוונית של הקרנית שהיא החלון הקדמי של העין. הקרנית הופכת לדקה ובולטת ושטחה נעשה בלתי סדיר. ראה תמונה 1 ותמונה 2
שכיחות וגורמים
שכיחות המחלה נעה בין 50 חולים עד 243 חולים בכל 100 אלף איש באוכלוסיה, כאשר יש מקרה חדש כל שנה בכל 2000 איש באוכלוסיה. קיים אלמנט תורשתי אך רוב המקרים הם מקרים ללא כל היסטוריה משפחתית של קרטוקונוס ורק לכ 15%- מהמקרים יש סיפור משפחתי של קרטוקונוס. שאר ה 85%- הם מקרים ספוראדיים. חשיפה לאור אולטרא סגול מהווה אחד הגורמים שיכולים לתרום להתפתחות המחלה.
גורמי סיכון ושלבי התפתחות המחלה
מקובל לחלק את המחלה ל 4- שלבים, על פי דרגות חומרה, כאשר לוקחים בחשבון את הקימור, כמות קוצר הראיה והאסטיגמטיזם הנוצרים בעקבות המחלה ועובי הקרנית Amsler-Krumeich classification , דרגה אחת היא הקלה יותר ודרגה 4 היא הקשה ביותר. המחלה שכיחה יותר אצל צעירים הסובלים ממחלות אלרגיות ובעיקר מדלקות לחמית אלרגיות ובראשן הדלקת האביבית, שפשוף העיניים הנגזר מדלקות הלחמית האלרגיות יכול להיות קשור להתפתחות \ החמרה של המחלה לכן מאוד חשוב לא לתת לילדים לשפשף את העיניים ולנסות לטפל בסיבה שהיא הגירוי בלחמית, ובמקרה שהטיפול לא מספיק עוזר כי מדובר במחלה כרונית אז לחנך את הילדים \ הצעירים לא לשפשף ולעודד אותם לרחוץ את העיניים במים קרים במקום לשפשף, או לטפטף תחליפי דמעות ללא חומר משמר, עדיף קרים או תחליפי דמעות עם חומר משמר כאשר החומר המשמר מתפרק בזמן שיוצאת הטיפה מהבקבוק, זה יכול להקל.המחלה שכיחה יותר אצל אנשים הסובלים מתסמונת דאון Down syndrome ותסמונת Ehlers-Danlos syndrome , Mitral valve prolapse ,Marfan syndrome, Osteogenesis imperfecta
קרטוקונוס אבחון
מדוע שכיחות המחלה גבוהה יותר מבעבר?
לפי הניסיון שלנו המחלה הרבה יותר שכיחה ממה שחשבנו וממה שמראות הסטטיסטיקות וזאת משתי סיבות:
עלייה במודעות הרופאים למחלה
אנחנו כרופאי עיניים יותר מודעים למחלה זו ומנסים לאתר אותה בצורתה הגלויה והסמויה (לעתים המחלה סמויה) כי מנסים להימנע מלנתח (לצורך הסרת משקפיים בלייזר). אנשים הסובלים ממחלה זו, ומטבע הדברים אנשים שסובלים ממחלת קרטוקונוס פונים יותר מאחרים למכונים העוסקים בהסרת משקפיים בלייזר בניסיון למצוא משוב למחלתם. כידוע מחלת הקרטוקונוס מהווה התווית-נגד לניתוחים לתיקון ראייה בלייזר, כי בניתוחים אלו מסירים רקמה מהקרנית והיות והקרנית בקרטוקונוס היא דקה וחלשה הטיפול עלול לסכן את העין ולהחמיר את המחלה.
התקדמות משמעותית באמצעי האבחון
השיפור באמצעי האיבחון כגון מיפויי הקרנית למיניהם: בעבר אבחנו את המחלה רק דרך הסימנים הקליניים שלה שהם שינוי ברפלקס האור כפי שנראה ברטינוסקופ ובאופטלמוסקופ הישיר, בליטה של הקרנית, הדקקותה ולעתים הצטלקות של הקרנית. מכשיר הטופוגראפיה היווה פריצת דרך מבחינת איבחון הקרטוקונוס. מדובר במכשיר שמשליך ציור Placido disc על הקרנית ומנתח בעזרת מחשב את צורת ומבנה הטבעות שמוחזרות משטח הקרנית. מכשיר זה מצליח לאבחן קרטוקונוס גם במקרים שהמחלה לא מתבטאת בצורתה הקלינית הקלאסית, כלומר הצורה הסמויה שהיא צורה התחלתית של המחלה. לעתים צורה התחלתית זו של המחלה נעצרת ולא מתקדמת ונשארת בצורתה הסמויה. כלומר מבחינת הטופוגראפיה המחלה קיימת אך קלינית אינה קיימת Keratoconus Form Fruste או Arrested Form.
מכשירי מיפוי מתקדמים והתפתחות טכנולוגית
מכשירי טופוגראפיה שונים צצו בשנים האחרונות עם אינדקסים שונים לעזרה באיבחון המחלה. מכשירי מיפוי קרנית נוספים גם התווספו כמו מכשיר ה-Pentacam ,Sirius , Galilee, Orbscan I I מכשירים אלו מודדים את הקימור הקדמי של הקרנית וגם הקימור האחורי ונותנים מפה של עובי הקרנית בכל נקודה. מכשירים אלו בנוסף לטופוגראפיה עוזרים באיבחון בעיקר במקרים גבוליים.
ראה תמונות: תמונה מס' 3א מראה ביצוע בדיקת טופוגראפיה של הקרנית

המחלה נוצרת כתוצאה מהיחלשות הכוח הביומכאני של הקרנית, את התכונות הביומכאניות של הקרנית לא היה ניתן לבדוק באנשים חיים ) In Vivo ( עד הופעת המכשיר Ocular Response Analyzer (ORA) שהופיע בשנת 2005. המכשיר בודק בעזרת פליטת אוויר לעין את הכוח המכאני של הקרנית. מכשיר זה מראה ערכים נמוכים של המדדים שבודקים את הכוח הביומכאני של הקרנית. אצל חולי קרטוקונוס. מדדים אלו נקראים corneal resistance factor (CRF ו-corneal hysteresis (CH)
גם הצורה של התרשים אינה תקינה.
ראה תמונות: תמונה מס' 5א מראה ביצוע בדיקת ORA
קרטוקונוס תסמינים
ירידה הדרגתית בראיה: בעיקר בגיל הבגרות (אך המחלה יכולה להופיע גם בשנות ה- 20 וה- 30), החלפה תכופה של המשקפיים, אי שביעות רצון מהמשקפיים למרות שהוחלפו, כאבי ראש לאחר מאמץ ראייתי, סנוורים והילות בלילה. בשלב המתקדם של המחלה המשקפיים לא עוזרות או עוזרות בצורה זניחה, או שלא ניתן להתאים משקפיים עקב פער בתשבורת בין שתי העיניים או שהאסטיגמטיזם )שמתוקן בעזרת צילינדר( גבוה. אז נאלצים להרכיב עדשות מגע מיוחדות לקרטוקונוס. עיקר הירידה בחדות הראיה נובע מהאסטיגמטיזם הבלתי סדיר שמתפתח בעקבות המחלה והשטח הבלתי סדיר של הקרנית. שטח הקרנית הבלתי סדיר גורם לעיוותים בראיה שגורמים לירידה באיכות התמונה ולסינוורים והילות. אלו נובעים ממה שנקרא הפרעות ראיה מסוג גבוה.
הפרעות ראייה מסדר גבוה (HOA) High Order Aberrations: טרמינולוגיה חדשה ברפואת עיניים המנסה להבין ולהסביר את איכות הראיה דרך מיפוי של חזית לייזר שמוקרנת לעין, חזית זו כשהיא מוחזרת מהעין )העין מתנהגת כמו מראה( מנותחת בעזרת מחשב ונותנת תמונה שממנה ניתן להבין את איכות הראיה אצל הנבדק. בחולי קרטוקונוס, הפרעות הראיה מסוג גבוה הן מוגברות והיום אף מציעים מכשירים אלו כאמצעים לאיבחון הקרטוקונוס. טכנולוגיה זה משמשת בין היתר לתכנון ממוחשב של טיפולי לייזר להסרת משקפיים. חשוב לעשות אבחנה מבדלת עם pellucid marginal degeneration PMD המתחילה בגיל מאוחר יותר. במחלה זו יש אזור דק דמוי סהרון בגבול התחתון של הקרנית, כ- 1-2 מ"מ מהלימבוס limbus )הגובלת, היא האזור שבין הלחמית לקרנית(. לטופוגראפיה במחלה זו יש תכונות ספציפיות שניתנות להבדלה מתכונות הטופוגראפיה בקרטוקונוס.
טיפולים בקרטוקונוס
התאמת עדשות מגע לקרטוקונוס
מחלה זו מתפתחת בגיל מאוחר יותר מגיל התפתחות הקרטוקונוס והרבה יותר קשה להתאים עדשות מגע לחולים אלו בגלל מבנה הקרנית המיוחד. השתלת קרנית במקרים אלו היא הרבה יותר בעייתית והרבה פחות מוצלחת מאשר בקראטוקונס, אך יש הרבה דיווחים על הצלחה בשיפור הראיה באמצעות השתלת טבעות (ראה בהמשך).
עדשות קשות נושמות: עדשות מגע לקרטוקונוס יכולות להיות עדשות קשות נושמות (שאינן עוצרות את התקדמות המחלה כפי שחשבו בעבר ובמידה ולא מותאמות היטב יכולות אף להחמיר את המחלה). הבעיה בעדשות הקשות היא אי יכולת חלק ניכר מהחולים לסבול אותן עקב המבנה החרוטי של הקרנית. אומנם היום אפשר לשנות את צורת העדשה בהתאם לצורת הקרטוקונוס וכך משתנה צורת "ישיבת" העדשה על הקרנית. ניתן לשנות את הקימור, אפילו את הקימור של קצוות העדשה כך שתשב בצורה טובה יותר על הקרנית ובכך יפחת הגירוי שהיא גורמת לעין.
עדשות רכות מיוחדות: קיימות עדשות רכות מיוחדות לקרטוקונוס כשהיתרון שלהן הוא הנוחות של רקות ואפקטיביות קרובה לקשות אך במקרים מתקדמים הן פחות יעילות. הרבה מטופלים פונים להתייעצות לגבי פתרונות כירורגיים למחלה, עקב אי יכולתם לסבול עדשות קשות וכל מה שצריך לפעמים, על מנת להקל עליהם ולהחזיר אותם ליכולת תפקודית, הוא ההעברה מעדשות קשות לעדשות רכות מיוחדות לקרטוקונוס (יש אמונה לא נכונה שרק עדשות קשות יכולות לשפר את הראיה).
עדשות סקלראליות: אלו למעשה עדשות קשות בעלות קוטר של כ 25- מ"מ כשקוטר עדשה קשה נע בין 8.5-9.5 מ"מ ועדשה רכה כ 14- מ"מ. קצוות העדשה הסקלראלית יושבות על הלחמית ולא על הקרנית ובכך מופחת הגירוי. העדשות עוזרות במקרים של קרטוקונוס מתקדם וצריך להרכיב את העדשה לאחר שממלאים את אותה בנוזל להרטבת העין וצריך לחדש נוזל זה כל מספר שעות, דבר שמהווה הטרדה לחולה הקרטוקונוס.
עדשות מיני סקלראליות: העדשות המיני סקלראליות דומות לסקלראליות אך הן יותר קטנות ומדווחים על הצלחות טובות בעדשות אלו במקרים שלא סובלים עדשות קשות.
עדשות Piggy Back: עדשות רכות ומעליהן מותאמות עדשות קשות. יש להן את יתרון הרכות (כלומר נוחות) והראיה הטובה שנותנות העדשות הקשות. קיים סוג של עדשה רכה שבה יש "מכתש" שבתוכו יושבת העדשה הקשה וזה מקל עוד יותר על ההתאמה. העדשה יושבת טוב יותר ויש פחות איבוד עדשות. עדשות המגע נותנות מענה טוב לחלק מהחולים אך חלקם לא סובל את העדשות עקב המבנה המיוחד של הקרנית או עקב אלרגיות בלחמית ששכיחותן בחולי הקרטוקונוס גבוהה יותר מבאנשים עם הקרניות הנורמאליות.
האתגרים בהתאמת עדשות מגע
אל נשכח שאנו חיים בארץ חמה ויבשה וגם זה מקשה על חולי הקרטוקונוס להרכיב את העדשות. להרבה חולים אין מוטיבציה להרכיב עדשות מגע והמוטיבציה היא הדבר המכריע בהצלחה בהרכבת עדשות מגע. מוטיבציה זו פוחתת עוד יותר כאשר מדובר בקרטוקונוס בעין אחת או שהקונוס קל בעין אחת וקשה בעין השניה ואז החולה שעקב כך רואה טוב ללא משקפיים או בעזרת משקפיים בעין "הטובה" אינו שש להרכיב את העדשה כי הוא מתפקד די טוב ללא העדשה בעין שבה הקרטוקונוס מתקדם יותר.
טיפול לייזר בקרטוקונוס
מה לגבי תיקון האסטיגמטיזם או חלק ממנו באמצעות Ecximer Laser שהוא הלייזר המשמש להסרת רקמה מהקרנית במטרה לתקן את הראיה, במילים פשוטות הלייזר להסרת משקפיים. למרות מה שציינתי למעלה לגבי טיפול לייזר ובקרטוקונוס קיימים דיווחים בספרות על הצלחות בטיפול לייזר בקרטוקונוס כאשר המטרה היא הפחתה של האסטיגמטיזם במטרה לשפר ולו חלקית את הראיה ולאפשר לאמצעים אחרים כמו משקפיים או עדשות לנסות להשלים את שיפור הראיה, כבר בשנות ה 90- הופיעו עבודות של Jes Mortinsen1 על הנושא ולאחרונה הנושא נעשה שוב חם עקב העבודות של Kannellopopus המשלב קרוסלינקינג ותיקון ראיה בלייזר כאשר הוא מגביל את כמות הרקמה שהוא מסיר מהקרנית ל 50- מיקרון בלבד )עובי הקרנית הממוצע הוא כ 530- מיקרון ובקרטוקונוס הקרניות הן בדרך כלל מתחת ל 500- מיקרון ואף מתחת ל 400- במקרים מתקדמים יותר(. שוב, המטרה היא להפחית את האסטיגמטיזם.
הפתרונות הניתוחיים
עד לפני מספר שנים הפתרון היה עדשת מגע או השתלת קרנית , אך ב 15- השנים האחרונות נחשפנו לשני טיפולים חדשים ששינו ללא היכר את הטיפול בקרטוקונוס:
השתלת טבעות קרטוקונוס (Intacs, Keraring)
הטיפול הראשון מבחינה כרונולוגית הוא השתלת טבעות: טבעות Intacs פותחו לפני יותר מ- 20 שנה במטרה לתקן קוצר ראיה, כטכניקה חלופית לתיקון הראיה בלייזר, כאשר היתרונות הן:
1 - לא מסירים רקמה ממרכז הקרנית
2 - הניתוח הפיך reversible ועל ידי שינוי קוטר הטבעת אפשר לשנות את התוצאה על פי הצורך. הניתוח אושר על ידי ה- FDA בשנות ה 90- של המאה הקודמת, לצורך תיקון קוצר ראיה.
מדוע השתלת טבעות לא הפכה נפוצה בשנותיה הראשונות?
הניתוח לא "המריא" עקב הקושי הטכני בביצועו ועקב יוקר הטבעות, כאשר מחיר הטבעות בלבד, לכל עין שווה כמעט למחיר ניתוח לייזר לתיקון ראיה. אך אותן היתרונות קיימים כאשר רוצים לשפר את הראיה בחולים הסובלים מקרטוקונוס.
כיצד הוכיחה השתלת טבעות את יעילותה בקרטוקונוס?
הניתוח הפיך, ניתן לשנות מיקום אורך ועובי הטבעות ובכך לשפר את התוצאות ולא מוסרת רקמה מהקרנית שהיא ממילא כבר דקה. הניתוח בוצע לראשונה על ידי Joseph Colin בצרפת בשנת 1997 במטופלת שהייתה מועמדת להשתלת קרנית עקב ראיה לא טובה עם משקפיים ואי יכולת לסבול עדשות מגע. הניתוח שיפר את ראייתה ונחסך ממנה הצורך בהשתלת קרנית. במקביל לפיתוח טבעות ה- Paulo Ferrara, Intacs בברזיל פיתח בהתחלת שנות ה 90- את הטבעות שלו לתיקון קוצר ראיה גבוה ובהמשך, לשיפור הראיה אצל חולי קרטוקונוס. הטבעות הן סהרונים מחומר פלאסטי מוכר זה עשרות שנים ברפואת עיניים. ה- PMMA (זה חומר שמשתמשים בו לייצור העדשות התוך-עיניות שמשתילים בזמן ניתוח הקטרקט). החומר אינו פעיל, אינו רעיל ולא מעורר תגובה בקרנית.
מהלך הניתוח וההתאוששות שאחריו
הטבעות מושתלות בהרדמה מקומית המבוצעת על ידי טיפות עיניים בלבד. הניתוח נמשך מספר דקות, לא כואב ומיד אחריו משתפרת חדות הראיה בעין, ללא משקפיים, מה שנקרא Uncorrected visual acuity (UCVA) ובעזרת משקפיים מה שנקרא Best spectacle corrected visual acuity (BSCVA) משתפרת עוד יותר. רוב המטופלים יכלו לסבול עדשות מגע אחרי השתלת טבעות, מה שלא יכלו לפני הניתוח וזה עקב שינוי המבנה וההשטחה של הקרנית בעקבות השתלת הטבעות.
שיעורי הצלחה ותיאום ציפיות
אחוזי ההצלחה הם כ- 90-80%. ב- 20-10% מהמטופלים נאלצים להוציא את הטבעות עקב תזוזה של הטבעת או יציאתה או בגלל שהמטופל לא מרגיש שיפור משמעותי בראיה. לכן חשוב מאוד לפני הניתוח לתאם ציפיות עם המטופל. לא מדובר כאן בניתוח שמביא את הראיה לשלמות אלא בניתוח שנותן שיפור משמעותי בחדות הראיה (ככל שהקרטוקונוס פחות מתקדם הטבעות משפרות יותר את הראיה).
חזרה לשגרה ותחושת המטופל
הטבעות אינן מורגשות בעין ואפשר לאחר מספר שבועות להתייחס לעין כאל עין נורמאלית מבחינת האפשרות לגעת בה, לעשות ספורט, לשחות וכו'. ברור שאסור לשפשף את העיניים גם אם לא הושתלו בהן טבעות.
סוגי טבעות וטכניקות השתלה
קיימים שלושה סוגים של טבעות, טבעות Intacs , טבעות Ferrara / Keraring ודגם חדש, המיועד למקרים מתקדמים של המחלה, שנקרא Intacs SK . ההבדל הוא בצורה הגאומטרית של הטבעות.
טבעות Intacs
לטבעות Intacs יש צורה הקסאגונאלית (משושה) ומיוצרות בעובי של 0.2-0.45 מ"מ. הקוטר שלהן הוא 7 מ"מ כלומר המרחק בין כל טבעת למרכז הקרנית הוא 3.5 מ"מ. האורך שלה הוא 150 מעלות.
טבעות Ferrara או Keraring
לטבעות Ferrara / Keraring יש צורה פיראמידאלית והן מיוצרות בקטרים של 0.15-0.35 מ"מ הקוטר שלהן הוא 5 מ"מ כך שהמרחק בין כל טבעת למרכז הקרנית הוא 2.5 מ"מ. אפשר להזמין את טבעות Ferrara /Keraring באורכים שונים: מ 90- עד 210 מעלות, כאשר הטבעת הסטנדרטית היא באורך 160 מעלות.
טבעות Intacs SK
Intacs SK המיוצרות על ידי חברת Addition Technology יצרנית ה- Intacs בארצות הברית ומיועדות למקרים מתקדמים של קרטוקונוס, הן למעשה פשרה בין Intacs ל- Ferrara /Keraring הקוטר שלהן הוא 6 מ"מ, העובי 0.4-0.45 מ"מ, צורתן אובאלית והן יותר אפקטיביות מה- Intacs במקרים מתקדמים של הקרטוקונוס.
סוגים נוספים
ישנן גם טבעות Bisantis אך למעשה הן לא קיימות בשוק. ככל שקוטר הטבעת קטן יותר כך גדלה האפקטיביות שלה וככל שהטבעת עבה יותר כך גם גדלה האפקטיביות שלה. יש מצבים שמסתפקים בהשתלת טבעת אחת בלבד, הכול בהתאם למצב הקרטוקונוס ולטופוגראפיה של הקרנית.
טבעות Intacs מאושרות על ידי ה- FDA (ארגון המזון והתרופות האמריקאי) לתיקון קרטוקונוס כאשר המטופל לא סובל עדשות מגע ואין לו ראייה מספקת בעזרת משקפיים. סוג חדש של טבעות היא טבעת עגולה שלמה בקוטר כ 5- מ"מ ובעוביים שונים טבעת שפותחה על ידי Albert Daxer . הטבעת מושתלת לאחר פתיחת "כיס" בקרנית באמצעות להב חשמלית מיוחדת (מיקרוקראטום מיוחד) ואז מוחדרת הטבעת לקרנית.
הטכנולוגיה מאחורי הניתוח
את כל הטבעות אפשר להשתיל בצורה מכאנית, כלומר לייצר את התעלות בקרנית באמצעים מכאנים שדורשים מיומנות של המנתח, ואפשר גם להשתמש ב- Femtosecond Laser ליצירת התעלות. אין הבדל בעל משמעות סטטיסטית בין שתי הטכניקות והתוצאות שוות. תמונה מס. 6 מראה קרנית מייד אחרי סיום ניתוח השתלת טבעות Intacs בשיטה המכאנית. תמונה מס 6 א' מראה טופוגראפיה לאחר השתלת טבעות (להשוות עם תמונה מס 1 ד', הטופוגראפיה נעשתה יותר רגולארית וממורכזת). תמונה מס. 7 מראה עין בה מושתלות טבעות . Intacs SK אפשר להיעזר ב- femtosecond laser גם להשתלת ה-Myoring
הרחבת ההתוויות לניתוח
למרות שההתוויה המקורית להשתלת טבעות בקרטוקונוס היא כאשר חדות הראיה עם משקפיים אינה מספקת והחולה אינו סובל עדשות מגע, עקב הניסיון הרב שיש בתחום והתוצאות ארוכות הטווח שמדווחות בספרות ניתן להרחיב ההתוויות גם לחולים ששואפים לעצמאות מסוימת מעדשות המגע ואנשים שרוצים חדות ראיה ללא משקפיים, טובה יותר ממה שיש להם.
טיפול קרוס-לינקינג (Cross-Linking)
הטיפול השני אשר שינה את כל הגישה הטיפולית בקרטוקונוס הוא טיפול קרוס-לינקינג (קשרי צילוב). הטיפול מבוצע בעולם מזה יותר מ- 10 שנים ובארץ מזה כ- 5 שנים במטרה לייצב את הקרנית הסובלת מקרטוקונוס ולמנוע התדרדרות נוספת של המחלה.
מקור הרעיון והפיתוח המדעי
הרעיון הוא של Dr .Theo Seiler , ולזה יש סיפור: הרעיון בא לו כאשר היה אצל רופא שיניים וראה איך הרופא מקשיח את הסתימה בשן בעזרת אור אולטרא סגול, הוא ביצע יחד עם הקבוצה שלו הרבה עבודות במעבדה עד שהגיע לנוסחה הטיפולית העכשווית. למעשה מדובר בפוטופולמריזציה, אותו עיקרון שהופך את שמן הסיליקון לגושים.
שלבי טיפול הקרוס-לינקינג
במהלך הטיפול מסירים את שיכבת האפיתל מהקרנית (השכבה השטחית) בקלות וללא כאבים, שכבה זו צומחת בחזרה תוך כ 3- ימים. לאחר מכן מזליפים טיפות ריבופלבין (ויטאמין) 0.1% במשך כחצי שעה ואז חושפים את העין לאור אולטרא סגול באורך גל 365-370 ננומטר במשך חצי שעה בעוצמה של 3 מילי-וואט לסנטימטר מרובע. בסוף הטיפול שמים עדשת מגע רכה טיפולית על הקרנית עד ריפוי האפיתל. הטיפול מבוצע בהרדמה מקומית על ידי טיפות עיניים בלבד.
תהליך ההחלמה
לאחר הטיפול ובמשך כ 3- ימים יש כאבים, צריבה, טשטוש ודמעות. השילוב בין האור האולטרא סגול והריבופלבין משחרר יוני חמצן שמגבירים את הקשרים בין סיבי הקולגן שבקרנית. הקולגן הוא הרקמה העיקרית של הסטרומה של הקרנית. הריבופלבין לא רק גורם לשחרור יוני חמצן אלא גם סופג את האור האולטרא סגול ומונע ממנו להיכנס לחלקים הפנימיים של העין.
בטיחות ועוצמות הקרינה בטיפול
עוצמות האור ודרך ספיגתן בעין נבדקו בצורה קפדנית וכמות האנרגיה שמגיעה לחלקים הפנימיים של העין היא כמות זניחה ולא רעילה.
תוצאות הטיפול ומטרותיו
הטיפול עוצר את התקדמות המחלה וברוב המקרים מפחית את האסטיגמטיזם (הצילינדר) ומשפר את חדות הראיה, אך לא זו היא מטרת הטיפול. המטרה היא לעצור את התקדמות המחלה ומבחינה זו הטיפול הוא מהפכני. השיפור הוא בונוס שיכול להיות או לא להיות. הטיפול נמצא בשלבים מתקדמים של אישור ה- FDA (בארץ הטיפול מאושר ע"י משרד הבריאות).
ניסיון קליני וממצאי רופא מבצע
מניסיוני האישי במעל 300 טיפולים לא היו סיבוכים שפגעו בקרנית או בראיה. היום מבצעים טיפול משולב של השתלת טבעות וקרוס-לינקינג והמחקרים מראים אפקט סינרגטי של שני הטיפולים )ערך מוסף כששני הטיפולים משולבים יחד( כאשר הסדר הרצוי הוא השתלת טבעות לשיפור הראיה וקרוס לינקינג לייצוב ושיפור נוסף. לאבחון המוקדם של המחלה וזיהוי ההתקדמות שלה חשיבות ממדרגה ראשונה בעידן הקרוס-לינקינג כי כן יש טיפול שיכול לעצור את התקדמות המחלה ולמנוע מהם ירידה בראיה שיכולה להוביל לצורך בהשתלת קרנית.
ראה תמונה מס. 8 המראה קרנית לאחר סיום ניתוח השתלת טבעות, הסרת האפיתל וזילוף טיפות ריבופלבין עד שהקרנית הפכה לצהובה עקב ספיגת הריבופלבין (זה ניתוח משולב טבעות וקרוס-לינקינג). ראה תמונה מס 9 המראה מטופלת בזמן טיפול קרוס-לינקינג.
השתלת קרנית חודרנית Penetrating Keratoplasty (PKP)
לפי הספרות כ- 10% עד 20% מחולי הקרטוקונוס נאלצים לעבור השתלת קרנית עקב ראיה בלתי מספקת בעזרת משקפיים, אי יכולתם לסבול עדשות מגע או עקב הצטלקות של הקרנית כתוצאה מהקרטוקונוס. קרטוקונוס מהווה את הסיבה הראשונה לצורך בהשתלת קרנית בעולם המערבי. אפשר לבצע את ההשתלה בשיטה המכאנית הקלאסית או בעזרת Femtosecond Laser שהוא לייזר שחותך קרניות. שתי השיטות נותנות תוצאות מקבילות.
Hydrops בקרנית כגורם לצורך בהשתלה
התפתחות hydrops בקרנית, מהווה סיבה נוספת להשתלת קרנית. hydrops הינה בצקת חריפה בקרנית אשר נגרמת עקב קרע בקרום שעליו יושבים תאי האנדותל בקרנית Descemet membrane- . הקרע קורה בגלל הידקקות והיחלשות הקרנית. לרוב הבצקת חולפת לאחר מספר שבועות ומשאירה בדרך כלל צלקת בקרנית. אפשר לזרז את ההחלמה על ידי הזרקת אויר או גז (כגון Perflourcarbone) ללשכה הקדמית של העין. ראה תמונה מס. 10
יתרונות הניתוח ומגבלותיו
ניתוח השתלת קרנית נחשב לניתוח גדול ומנסים להימנע ממנו, למרות אחוזי ההצלחה הגבוהים של הניתוח מהבחינה האנטומית - מעל 90% אחוז הצלחה. הבעיה היא בעיוות שקורה במשך הזמן בקרנית המושתלת ואשר יוצר אסטיגמטיזם גבוה (צילנדר). כמובן שקיים תמיד הסיכון של דחיית השתל. את האסטיגמטיזם הגבוה שנוצר אפשר לתקן בעזרת לייזר כמו ניתוחים להסרת משקפיים דוגמת lasek ו- lasik , או באמצעות חתכים בקרנית בעזרת להב יהלום relaxing incisions או arcuate cuts האסטיגמטיזם שמתפתח אחרי השתלת קרנית המחייב חלק מהמנותחים לחזור שוב לעדשות מגע ותקופת ההתאוששות הארוכה מהניתוח הם חלק מהבעיות שבגללן אנו מנסים להימנע מהשתלת קרנית למרות שהרוב הגדול של המטופלים מגיעים לראיה תיפקודית בעקבות הניתוח ) 6\ 12 לפחות ( ורוב התקפי הדחייה מטופלים בהצלחה מרובה. ראה תמונה מס 11 . הבעיה הנוספת היא החוסר בקרניות להשתלה ורשימות ההמתנה בבתי החולים מעידות על כך.
סיכונים נוספים לאחר השתלת קרנית
עוד נקודה לרעת השתלת קרנית היא השינוי בצורת העין לאחר ההשתלה עקב התפרים והצלקת של החתך הניתוחי מצד אחד ומצד שני חבלות בעין יכולות לגרום לפצע חודר הרבה יותר בקלות מאשר אצל אנשים שלא עברו השתלה. למרות הכול ניתוח השתלת קרנית נותן פתרון לאנשים שהגיעו לשלבים מתקדמים של המחלה ושבהן הקרנית דקה, מעוותת ומצולקת.
שיטות חדשניות להשתלה
גם בתחום של השתלת קרנית ישנם חידושים. היום קיימות שתי שיטות חדשניות להשתלת קרנית:
השתלת קרנית שכבתית קדמית Anterior Lamellar Keratoplasty
בשיטה זו משתילים על הקרנית הקיימת לאחר הסרת רקמה דקה מהקרנית באמצעות להב חשמלית )מיקרוקראטום( משתילים חלק קדמי מקרנית תורם עבה יותר מזה שהוסר מהקרנית הקראטוקונית , תופרים אותו ובכך משפרים את הראייה, מפחיתים את העיוות בקרנית ומחזקים אותה. ההשתלה יחסית קלה מהשתלת קרנית מלאה עם אחוז קטן יותר של דחייה של השתל אך הניתוח אינו מתאים למקרים מתקדמים מאוד של המחלה שהם עיקר החולים הצריכים השתלת קרנית.
השתלת קרנית למלארית עמוקה Deep Anterior Lamellar Keratoplasty
מדובר בהשתלת קרנית עם שמירה על השכבה הדקה הפנימית של הקרנית אצל המטופל. השתלת קרנית בשיטת הבועה הגדולה Big Bubble Technique שנקראת השתלת קרנית למלארית עמוקה Deep Anterior Lamellar Keratoplasty (DAKL) . בשיטה הזו שפיתח Mohammad Anwar מפקיסטן מפחיתים את אחוזי הדחייה עקב השארת החלק הפנימי של הקרנית של המטופל. החולה נשאר עם תאי האנדותל שלו שהם השכבה הפנימית של הקרנית
שהיא שכבה אחידה ואחראית על חלק ניכר ממקרי דחיית השתל.
תוצאות ארוכות טווח ויחסי הצלחה
עם הזמן מספר תאי האנדותל פוחת ואז צריך לחזור שוב על השתלת הקרנית כי חוסר תאים אלו גורם לבצקת של הקרנית ובעקבות כך לירידה בראיה. התוצאות מבחינת הראיה מקבילות להשתלת הקרנית הקלאסית )החודרנית(. לא בכל המקרים מצליחים להשתיל את הקרנית כמתוכנן בשיטה זו ואצל חלק נאלצים לעבור להשתלה הקלאסית. קיימת גם עקומת למידה של המנתח שעם הנסיון מצליח להקטין יותר ויותר את אחוז ההעברה להשתלה הקלאסית.
תרומת לייזר Femtosecond להתקדמות ההשתלות
ניתוחי השתלת הקרנית והטבעות נעשו קלים יותר בעקבות פיתוח ה- Femtosecond Laser שהוא לייזר שחותך את הקרנית ומאפשר חיתוך מדויק של שכבות הקרנית. הלייזר שנמצא בשימוש מזה שנים ליצירת המתלה בניתוחי lasik )כאשר יוצרים את המתלה בקרנית באמעות הלייזר אז הניתוח נקרא intralasik או all laser lasik (, ה- Femtosecond Laser מאפשר יצירת תעלות בקרנית להשתלת הטבעות. מאפשר ביצוע חתכים בקרנית וחיתוך הקרנית בואריאציות שונות על מנת להקל ולשפר את ניתוחי השתלת הקרנית והשתלת הקרנית השכבתית . התקדמות נוספת צפויה בעתיד בתחום זה.
אופציות נוספות לטיפול בקרטוקונוס
- השתלת עדשה תוך-עינית על מנת לתקן את קוצר הראיה הגבוה והאסטיגמטיזם, כאשר אפשר לשלב השתלת העדשה התוך-עינית ללא הוצאת העדשה הטבעית של העין (כפי שעושים בניתוח קטרקט) עם השתלת טבעות שבעזרתן אפשר לעשות את הקרנית רגולארית עם פחות אסטיגמטיזם, דבר שמאפשר הפקת תועלת משמעותית מהשתלת העדשה התוך- עינית.
- Epikeratophakia - מדובר בהשתלת שכבתית (חלקית) של קרנית על הקרנית החולה ללא חיתוך, כלומר לתפור את הקרנית המושתלת על הקרנית החולה לאחר הסרת שכבת האפיתל בלבד. טכניקה זו אינה פופולארית היום לאור התחליפים שהוזכרו למעלה ולאור תוצאות פחות טובות מהשתלת קרנית שכבתית או מלאה.
לסיכום: היום מאוד חשוב לאבחן את המחלה בשלבים המוקדמים על מנת לטפל בצילוב במידה ויש התדרדרות של המחלה. צריך לטפל במחלות שגורמות לשפשוף בעיניים
ולחנך לא לשפשף עיניים. קיימים סוגים שונים של עדשות מגע במגוון רחב של חומרים וצורות שיכולים לעזור לשיפור הראיה, אך בשום אופן לא לעזור לעצירת המחלה ואם העדשות הקשות הנושמות לא מותאמות היטב הן יכולות אף לגרום להתדרדרות המחלה. השתלת טבעות לקרנית היא אופציה ניתוחית למטופל שהינה קלה יחסית והפיכה ויכולה לשפר את הראייה. לדעתי צריך לשקול השתלת טבעות לפני כל השתלת קרנית אם הקרנית אינה מצולקת והקרטוקונוס אינו מתקדם מאוד.
קיימים חידושים בניתוח להשתלת קרנית שמעלים את אחוזי ההצלחה של הניתוח אך קיימת עדיין בעיה קשה בהשגת קרניות להשתלה. תמונות 1, 2 , 10 ו 11- נלקחו מהויקיפדיה. שאר התמונות שייכות למחבר.
סיבוך לאחר ניתוח לייזר: Post-Lasik Ectasia
לפני הסיכום מן הראוי להתייחס ל- post-lasik ectasia . מדובר בקרטוקונוס יאטרוגני iatrogenic שמתפתח בעקבות ניתוחי הלייזר לתיקון ראיה, בעיקר אחרי ניתוח ואומנם יש בספרות דיווח על ectasia לאחר שיוף שטחי של הקרנית (להבדיל מהשיוף העמוק ב- lasik), כלומר אחרי ניתוח אך סיבוך זה הוא נדיר אחרי שיוף שטחי וקורה בעיקר אחרי lasik ומכאן שמו. אנשים הסובלים מ- post-lasik ectasia מטופלים באותה צורה כמו חולי הקרטוקונוס וכל הטיפולים שדווחו כיעילים בקרטוקונוס יעילים במצב זה, אך הציפיות אצל חולים אלו הן גבוהות יותר מאשר חולי קרטוקונוס כי אנשים אלו פנו לניתוח לתיקון ראיה בלייזר על מנת לשפר את ראייתם ללא משקפיים ובכך לשפר את איכות חייהם ובדרך כלל הראיה משתפרת לחודשים ואף לשנים ואז מופיע הסיבוך וההתדרדרות בראיה וזה מאוד מתסכל. אך כפי שצויין הפתרונות לחולי קראטוקונס תקפים גם ל- post-lasik ectasia.
טיפולים חדשניים בפיתוח
בנוסף ראוי להזכיר את הטיפול בגלי רדיו כלומר שינוי מבנה הקרנית על ידי כיווץ הקולגן באמצעות חימום הסטרומה (ל- 70 מעלות צלזיוס) של הקרנית באמצעות מחט דקה בעובי של 90 מיקרון, אך השפעת הטיפול היא זמנית אפילו כשמשלבים אותו עם קרוס-לינקינג.
על אותו מנגנון עובד מכשיר חדש – מכשיר ה- Keraflex . המכשיר מחמם את סיבי הקולגן של הקרנית באמצעות microwave (גלים אינפרא-אדומים) ולאחר מכן מבצעים קרוס-לינקינג בעוצמה גבוהה של 30 מילי-וואט לסנטימטר מרובע (הטיפול נמשך 3 דקות בלבד) לעומת המכשיר המקובל שעובד בעוצמה של 3 מיליווט לסנטימיטר מרובע. גם חימום הקרנית באמצעות גלי מיקרו אמור להיות זמני ואין עדיין מעקב ארוך טווח כי מדובר בטיפול חדשני.